LAAGGRADIGE PLAVEISELCEL INTRAEPITHELIALE LAESIE (LSIL)
LAAGGRADIGE PLAVEISELCEL INTRAEPITHELIALE LAESIE (LSIL)
Diane D. Davey, MD
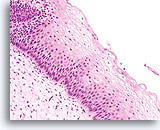
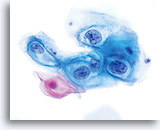
Plaveiselceldysplasie wordt gekenmerkt door de aanwezigheid van tenminste enkele squameuze eigenschappen in het cytoplasma van de abnormale cellen. (Aanbevolen literatuur 1) De mate van dysplasie weerspiegelt de rijping van de betrokken cellen. Cellen van lichte dysplasie bijvoorbeeld lijken op gerijpte metaplastische, oppervlakkige en intermediaire cellen, terwijl ernstiger dysplastisch epitheel minder gerijpt normaal epitheel aanduidt, bijvoorbeeld parabasale en/of ongerijpte metaplastische cellen. Met de opkomst van “het Bethesda Systeem voor Classificatie van cervicale vaginale diagnoses, verloor de term “dysplasie” zijn populariteit ten nadele van laaggradige plaveiselcel intraepitheliale laesies (LSIL) of hooggradige plaveiselcel intraepitheliale laesies (HSIL). Wij zullen in deze atlas de terminologie uit het Bethesda systeem gebruiken.
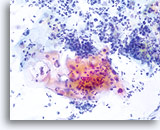
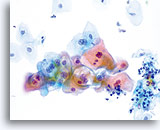
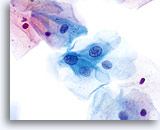
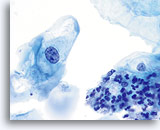
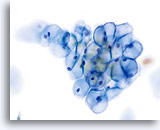
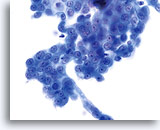
De morfologie van LSIL (inclusief aan humaan papillomavirus (HPV) gekoppelde veranderingen) op het ThinPrep objectglaasje is in wezen gelijk aan LSIL op de conventionele Pap-uitstrijk. Deze gelijkenis is deels te wijten aan het vermogen van de gerijpte plaveiselcellen om hun integriteit te handhaven ondanks inadequate fixatie of uitstrijkartefacten die inherent zijn aan de conventionele uitstrijk. Deze integriteit is het resultaat van celrigiditeit door cytoplasmische keratinisatie.
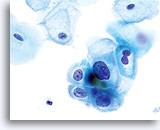
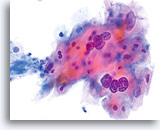
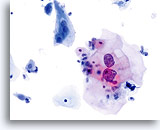
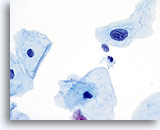
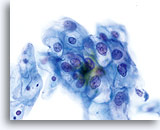
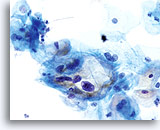
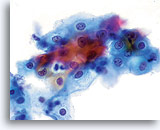
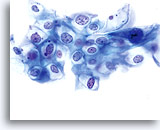
Door hun morfologie horen cellen afkomstig van laaggradige laesies tot de makkelijkst te lokaliseren en herkennen intraepitheliale abnormaliteiten. LSIL kernen zijn relatief het grootste en vertonen een lagere N/C-ratio dan HSIL of carcinoom. Deze cellen hebben grotere kernatypie dan ASCUS, zowel getoonde als toegenomen kerngrootte, onregelmatigheid chromatine en onrelmatigheid van de kernmembraan. Kernen kunnen soms niet zo hyperchromatisch zijn als in conventionele uitstrijkjes, maar ze zijn altijd hyperchromatisch, vergeleken bij de omliggende normale cellen. De HPV-gerelateerde veranderingen (bijv. cavitatie van het cytoplasma) zijn prominenter, door de natte fixatie en de overbrengingsmethode, wat celvervorming uitsluit die wordt veroorzaakt door de conventionele uitstrijkmethode. De ThinPrep methode preserveert deze celveranderingen beter, waardoor er een eenvoudiger differentiatie mogelijk is tussen echte HPV-geinduceerde cytoplasmische cavitaties en benigne/degeneratieve vacuolen en/of glycogene plaveiselcellen.
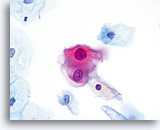
Omdat de cellen gerijpte plaveiselcellen zijn, behouden zij hun polygonale vorm en voor het grootste gedeelte hun normale omvang. Kernen zijn vergroot, tenminste 3-4 keer de grootte van een normale kern van een intermediaire cel, echter, als er duidelijke HPV veranderingen zijn, kunnen de cellen kleiner zijn (bijna parakeratotisch) en de kernen kunnen ook kleiner zijn en ietwat pyknotisch lijken met tweekernigheid en/of meerkernigheid aanwezig. Deze pyknotische kernen zullen ook abnormale kenmerken vertonen, zoals hyperchromasie, toegenomen omvang van de normale oppervlakkige plaveiselcel en een lichte variatie in vorm en grootte. Het is belangrijk te benadrukken dat een interpretatie van LSIL/HPV scherp omlijnde cytoplasmische cavitaties vereist, vergezeld gaande van de abnormale kernmorfologie zoals hierboven beschreven.
Sommige gevallen van SIL vertonen een combinatie van LSIL en HSIL-cellen, en de ernstigste abnormaliteit moet voorrang hebben bij de interpretatie van de ThinPrep. Soms is het moeilijk om LSIL van HSIL te onderscheiden. Kenmerken die aanwijzingen geven voor HSIL zijn onder andere een hoge N/C-ratio, ongerijpt cytoplasma en grotere kernabnormaliteiten. Zeldzame SIL-gevallen kunnen niet gecategoriseerd worden door gebrek aan abnormale cellen, of echt tussenliggende criteria. Zulke gevallen zijn vermoedelijk progressief, en een interpretatie van “SIL, graad kan niet worden vastgesteld” of vergelijkbaar is dan het verstandigste. Hoewel biopsie vervolgonderzoeken van LSIL TP het meest laaggradige biopsieveranderingen laten zien, wordt 15-20% van de LSIL-gevallen gevolgd door hooggradige biopsies.
Look alikes (afwijkingen die hier hiervoor kunnen worden aangezien, differentiële diagnose):
Zoals verwacht, heeft LSIL een aantal Look alike hoewel ze wel iets gemakkelijker te differentiëren zijn door de directe fixatie met de ThinPrep®
Pap-test, wat leidt tot een betere visualisatie van de cellen en hun kenmerken. Raadpleeg voor de differentiële criteria en afbeeldingen van LSIL tot ASCUS, het hoofdstuk over ASCUS.
| REACTIEF (organisme of ontsteking) |
REPAIR (typerend) |
LSIL (HPV) |
|
| Cellulaire presentatie | Los of in lagen | Platte lagen en groepen | Los of in lagen |
| Celtype | Alle celtypes betreffend | Endocervicale/metaplastische cellen | Gerijpte plaveiselcellen |
| Kernen | Tot 1,5 keer vergroot
Tweekernigheid/meerkernigheid kan aanwezig zijn Kernmembranen glad |
Variabele vergroting – zwak tot duidelijk
Tweekernigheid/meerkernigheid kan aanwezig zijn Kernmembranen glad |
3-4 keer vergroot
Tweekernigheid/meerkernigheid kan aanwezig zijn met HPV Kernmembranen glad tot licht onregelmatig |
| Chromatine | Fijnkorrelig, gelijkmatig verdeeld
Hyperchromasie niet duidelijk |
Fijnkorrelig, gelijkmatig verdeeld
Hyperchromasie niet duidelijk |
Fijn tot grofkorrelig, gelijkmatig verdeeld
Licht hyperchromatisch |
| Nucleoli | Klein en vaak meervoudig, uniform. | Van klein tot opvallend en vaak meervoudig | Onopvallend of afwezig |
| Cytoplasmische presentatie | Halo’s om kernen vaak aanwezig, kleine, meervoudige vacuolen kunnen aanwezig zijn door degeneratie | Gevavuoleerd cytoplasma met los weefselpatroonpresentatie. | Dens, polygonale vorm met of zonder helder, scherp afgebakende HPV cavitatie en een perifere dense rand van cytoplasma. |
- Austin RM: Follow-up of Abnormal Gynecologic Cytology. A College of American Patholgists Q-Probes Study of 16,312 Cases from 306 Laboratories. Arch Pathol Lab Med 2000;124(8):1113-4
- Carpenter AB, Davey D: ThinPrep Pap Test: performance and biopsy follow-up in a university hospital. Cancer 1999;41:39-44.
- DeMay RM: The Art and Science of Cytopathology. Chicago: ASCP Press; 1996
- Diaz-Rosario LA et al: Performance of a fluid-based, thin-layer Papanicolaou smear method in the clinical setting of an independent laboratory and an outpatient screening population in New England. Arch Pathol Lab Med 1999; Sep 123(9):817-21.
- Grace, A, et al: Comparative study: Conventional cervical and ThinPrep Pap Tests in a routine clinical setting. Cytopathol 2002;13:200-05.
- Guidos BJ, Selvaggi SM: Use of the ThinPrep Pap Test inclinical practice. Diagn Cytopathol 1999;20:70-73.
- Lee KR et al: Comparison of conventional Papanicolaou smears and a fluid-based, thin-layer system for cervical cancer screening. Obstet Gynecol 1997;90:278-284.
- Luthra, UH, et al: Performance of monolayered cervical smears in a gynecology outpatient setting in Kuwait. Acta Cytol 2001; 46(2):303-10.
- Weintraub J, Morabia A: Efficacy of a liquid-based thin layer method for cervical cancer screening in a population with a low incidence of cervical cancer. Diagn Cytopathol 2000 Jan;22(1):52-9.