上皮細胞の異常
上皮細胞の異常
子宮頸部腺癌:
Raheela Ashfaq, MD
ThinPrep®法に象徴されているように、子宮頸部腺癌の細胞を保存し体腔液中の非婦人科腺癌を観察するのと同じように、典型的な腺構造および配列が観察することができます。近年、腺癌の診断は相対的および絶対的な発病率の増加によってさらに大きな意義をもつようになってきました。ただ、従来の子宮頸部検体では子宮内頸管の検体が不十分であることや腺系構造の保存状態が悪いことにより、この診断に困難を来たすことがよくあります。
主に浸潤性病変の悪性度および腫瘍性背景の有無によって子宮頸部腺癌を正しく診断することができます。十分に分化した病変は上皮内病変との識別が困難であり、最終的な診断の多くは外科的生検に頼っています。ThinPrep法では迅速な固定法を採用しているため、主として組織構造だけでなく核の特徴も重視する必要がありません。良性の修復過程状態と腫瘍性腺病変とを識別する際、細胞検査士の大きな助けとなるのが核膜の不規則性やクロマチンパターンなどの基準です。乾燥しないことによって核の特徴はさらに鮮明になり、染色したクロマチンを脱色すると診断が容易になります。
ほかの診断法を用いるとき、さまざまな腺病変があれば上皮内腺癌(AIS)という形で現れます。検査で最も重度の病変をスクリーニングし続けることは、高い確率で生検との相関を得ることが重要な要素となります。
病変検体が十分あれば容易に子宮頸部腺癌細胞の正確な診断ができ、スクリーニングの拡大程度から簡単に多数のシートおよび異型細胞集団を見ることができます。平面シートおよび細胞集団には典型的な基準があり、この細胞集塊が集まりはじめて細長くのび、偽層状および集塊の形をとり、上皮内腺癌(AIS)で観察される腺への分化が見られます。立体的集塊は、細胞集塊辺縁に扇状に広がり、その核は細胞質の内部に突き出ています。また、多くの貪食が見られることもあります(この特徴は子宮内頸部のほか子宮内膜にも見られます)。
病変の分化によって子宮頸部腺癌細胞の核形態はさまざまです。十分に分化した核は上皮内腺癌(AIS)の核にきわめてよく似ており、細顆粒状、過染性を呈しクロマチンは均一に分布しています。病変が進行するにつれて核はさらに異型を示します。核は腫大し、細胞質の2/3以上を占めるようになります。クロマチンはさらに粗大になり、不均等に分布することが多く、パラクロマチンの消失が見られます。 核膜の不規則性も見られますが、扁平上皮病変で観察される「かみつき跡」や「くぼみ」とは異なり起伏があり滑らかです。 大きな核小体が存在し、不規則性も見られます。 壊死した腫瘍性背景や血液が存在すれば、細胞の特徴に加えて侵潤性病変の診断の助けになります。
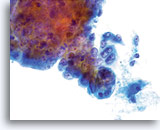
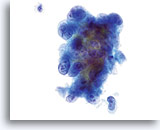
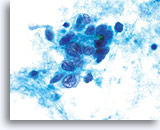
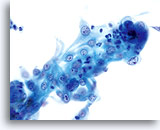
保存液中で腺細胞集塊が凝集し、細胞集団の辺縁は波形を呈しています。細胞集団の辺縁に対し細胞質境界は滑らかで明瞭であることに注目してください。
40倍
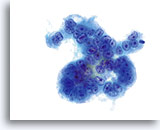
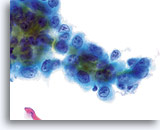
子宮頸部腺癌のほか子宮内膜腺癌でも多くの貪食が見られることがあります。
60倍
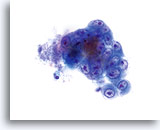
核が腫大し、細胞質の2/3以上を占めることが多く、一般に卵円形を維持し核膜は波形を呈しています。
60倍
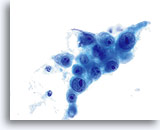
核膜が肥厚し、扁平上皮病変で見られる「鼠咬跡」とは異なり核膜不規則性は波形を呈しています。
40倍
クロマチンパターンには細顆粒状から粗顆粒状のものまでさまざまなものがあり、粗く凝集していますが均等に分布することもあります。核は過染性を示し、正常のものより焦点深度が深いことがわかります。
60倍
パラクロマチンの消失がはっきりわかり、核では正常な子宮頸部細胞のものより深い焦点深度が見られます。
60倍
核小体があれば隆起しており、多くは形が多種多様で不規則です。
60倍
腫瘍性背景があり、中心に破片が密集または直列した「繊維状の覆い布」のようなものが見えます。細胞集塊辺縁には磨耗した破片または引き抜かれたような破片が存在します。
60倍
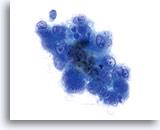
子宮頸部腺癌の細胞には赤血球ゴースト細胞が存在します。
60倍
類似細胞所見*:
| 子宮 頸部 腺癌 |
上皮 内腺 癌 |
子宮 頸部修復 |
扁平上皮癌(腺癌を含む) | |
| 組織像 | 単一細胞はほとんどなく明瞭な辺縁をもつ平面シート状および集塊状(波型の辺縁) | 腺上皮の帯が羽毛状、ロゼット状に 偽層状 をなす、単一細胞はほとんどない |
上皮細胞の平面シート、 | 明瞭な扁平上皮細胞構成物、泡沫状の細胞質をもつやや不明瞭な上皮細胞シート、明瞭な腺分化はない |
| 細胞質 | 大部分は多数の散在 する細かい液胞、N/C比は2:1 |
空胞、円柱分化をある程度保持、N/C比は増大 | 多数、「組織培養様」出現、N/C比は低い | 微小空胞、散在性液胞はない、細胞集団の辺縁に不明瞭な細胞質(磨耗状態) |
| 核 | 腫大、卵円形 | 腫大し、卵円形に伸張 | 細胞集塊内の大きさは不同、円形 | 不同、卵形 |
| 核膜 | 滑らか~不規則性(波 形)、肥厚 |
滑らか~わずかに不規則性 | 滑らか | 滑らか~不規則性(「かみつき跡」および「くぼみ」) |
| クロマチン | 粗い、不均等に分布、パラ クロマチンクリアリング、焦点深度が深い |
細顆粒状、均一に分布、過 染性、焦点深度が増大 |
細顆粒状~粗顆粒状、均一に分布、低 染性、焦点深度が浅い |
細顆粒状、均一に分布、焦点深度は深い |
| 核小体 | 大きい、突起がある、滑らか~不、1個~複数個 | 大きさはほとんど見えない~中程度、規則性あり | いずれの細胞核も小さい、複数個存在することもある | 存在しないこともある、小さい |
* 上記の基準は典型的な発生を診断するものであり、実際にはこの基準が一部重複し明確な診断をさらに困難にしていることに注意してください。この基準は、さまざまな上皮像および診断の限界を考慮に入れた基準のガイドラインとして使用されています。
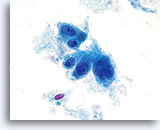
子宮頸部腺癌
40倍
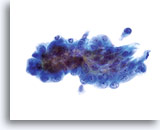
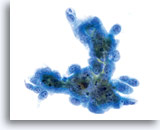
上皮内腺癌
60倍
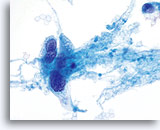
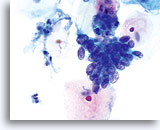
子宮頸部の修復細胞
40倍
頚部リンパ節に転移した扁平上皮癌
60倍
- Ashfaq R et al: ThinPrep Pap Test accuracy for glandular disease. Acta Cytol 1999;43: 81-85.
- Bai H et al: ThinPrep® Pap Test promotes detection of glandular lesions of the endocervix. Diag Cytopathol 2000; 23 (1): 19-22.
- Johnson JE and Rahemtulla A: Endocervical glandular neoplasia and its mimics in ThinPrep Pap Tests. A descriptive study. Acta Cytol 1999; 43(3): 369-75.
- Roberts JM et al: Comparison of ThinPrep and Pap Smear in relation to prediction of Adenocarcinoma In Situ. Acta Cytol 1999 Jan-Feb:43(1):74-802
- Smith HO et al: The rising incidence of adenocarcinoma relative to squamous cell carcinoma of the uterine cervix in the United States – A 24-year population-based study. Gynecol Onc 2000; 78, 97-105