Zytologie durch Feinnadelaspiration
Einführung
David B. Kaminsky, MD, FIAC

Die Welt der Zytopathologie war durch das von Dr. George Papanicolaou entwickelte und verbreitete Zervixkarzinom-Screening bestimmt. Diese Welt wurde durch die Einführung der Feinnadelaspirationsbiopsie und der Dünnschichtzytologie (auch flüssigkeitsbasierten Zytologie) revolutioniert. Beide Verfahren zusammen ergeben ein hocheffizientes diagnostisches Instrument, das molekulare und ergänzende Untersuchungen bei onkologischen und entzündlichen Erkrankungen erleichtert. Beide Verfahren entsprechen dem neuesten Stand der Technik und dem Praxisstandard. Zusammen stärken sie das Fundament der modernen Zytopathologie und sind daher unverzichtbar.
Die Feinnadelaspirationsbiopsie [FNAB] nahm ihren Anfang in der Stockholmer Krebsklinik Radiumhemmet des Karolinska Instituts, durch die Pioniere Franzen, Zajicek und Esposti. Ihre umfangreichen, durch Biopsiedaten erhärtete Arbeiten bestätigten, dass Kriterien der Zelldiagnose auch für Gewebemuster anwendbar sind, und dass die Untersuchung mit der Feinnadel ein praktikables diagnostisches Instrument ist, mit dem sich minimal-invasive gewebeäquivalente Informationen gewinnen lassen.
Skeptische medizinische Kreise in den USA stellten sich in den 1930er Jahren gegen den Versuch von Martin, die Feinnadelaspirationsbiopsie einzuführen, die in Konkurrenz zu der neuen Technologie der Gefrierschnitte und exfoliativen Zytologie stand. Das umstrittene Verfahren fand jedoch Anwendung in einigen Universitätskliniken, wo Pathologen lernten, Zellmuster zu interpretieren, und Ärzte ihre Ambivalenz und Skepsis überwanden.
Unter dem Einfluss solch engagierter Pathologen wie Koss und Frable wurde die Aspirationsbiopsie allmählich populär, und die American Society of Cytopathology bot anlässlich ihres wissenschaftlichen Jahrestreffens Schulungen an. Dr. Frable und ich arbeiteten in praktischen Workshops zusammen, um die Aspirationstechnik, die diagnostischen Kriterien und die Korrelation mit histologischen Mustern zu vermitteln und unsere Kollegen von der Genauigkeit, Effizienz und Sicherheit des Verfahrens zu überzeugen. Auch andere Pathologen zeigten sich begeistert von der Feinnadelaspirationsbiopsie, und schließlich wurde sie eine akzeptierte Komponente in Facharztausbildungsprogrammen, Studienlehrplänen und nicht zuletzt auch der Allgemeinpraxis. Die Zusammenarbeit mit interventionellen Radiologen brachte schließlich den Durchbruch, als Computertomografie, Ultrasonografie und Fluoroskopie, den bildgeführten Zugang zu tiefen viszeralen Läsionen, mit akzeptablem Risiko und optimalen Ergebnissen ermöglichten. Eine informierte Gesellschaft mit einer herausfordernden Tumorbelastung und steigender finanzieller Verantwortung für deren therapeutisches Management, zeigte sich aufgeschlossen gegenüber einem präzisen, kosteneffektiven, minimal-invasiven Verfahren, das für den ambulanten Einsatz geeignet ist und die Beteiligung bei der Therapiewahl sowie die praktische Umsetzung der Therapie fördert. Das Verfahren ergänzt in hervorragender Weise die Anstrengungen auf dem Gebiet der Qualitätsverbesserung, weil es messbare datenbasierte, ergebnisorientierte Maßnahmen bietet. Die Einführung der Dünnschichtzytologie fügte eine zusätzliche Dimension hinzu: die Nadel kann im Fixiermittel ausgespült werden, um einen Zellvorrat für die Probenintegrität und Probenkonservierung sowie für eine umfassendere zytologische Analyse und ergänzende Verfahren zu gewinnen.

Die Feinnadelaspirationsbiopsie hat sich den Ruf erworben, ein unverzichtbar wichtiger Protagonist im Hinblick auf die Patientenbetreuung zu sein und ein Mittler im Hinblick auf die Beziehungen zwischen Zytopathologie-Fachkräften, Ärzten, interventionellen Radiologen und Leistungsträgern. Sie ist die Brücke zwischen Zytoarchitektur und Gewebeanatomie, Immunzytochemie, Durchflusszytometrie, Molekulardiagnostik, gezielter Therapie und klinischer Korrelation. Sie ist finanziell sinnvoll, risikoarm und bietet erreichbare Ergebnisse. Sie hat Charakter, Persönlichkeit und ein eigenes Leben.
Indikationen:
Indikationen zur Durchführung einer Feinnadelaspirationsbiopsie, entweder unter direkter Visualisierung oder bildgesteuert sind, das Vorliegen eines palpierbaren Tumors an der Körperoberfläche oder eine röntgenologisch diagnostizierte, unerklärliche Läsion. Das Verfahren dient insbesondere folgenden Zwecken:
- Bereitstellung einer zuverlässigen, praktischen und kosteneffektiven Diagnosemodalität
- Unterscheidung zwischen gutartigen und bösartigen Erkrankungen mit minimaler Invasion
- Überprüfung der Validität und Reliabilität des klinischen Urteils der Resezierbarkeit
- Nachweis einer metastatischen Erkrankung
- Gewinnung von gewebeäquivalenten Informationen bei medizinisch eingeschränkten Patienten
- Triage nach zellulärer Zusammensetzung: Zuweisung zur Strahlentherapie, Chemotherapie, Immuntherapie, Operation oder Überwachung
- Gewinnung von Material für Kulturen, Elektronenmikroskopie, Durchflusszytometrie, Immunzytochemie, DNA-Bildanalyse und DNA-Sonden
Gegenanzeigen:
In der klinischen Praxis gibt nur wenige Gegenanzeigen für die Durchführung von Feinnadelaspirationsbiopsien, darunter die hämorrhagische Diathese, eine Antikoagulantien-Therapie, arteriovenöse Fehlbildungen und die Echinokokkose. Wenn die Aspiration im Thorax erfolgen soll, gehören zu den weiteren Gegenanzeigen: pulmonare Hypertonie, unkontrolliertes Husten, fortgeschrittenes Emphysem und das Unvermögen des Patienten, Anweisungen zum Anhalten des Atems zu befolgen.
Komplikationen:
Die Aspirationsbiopsie von palpierbaren Knoten unter direkter Visualisierung kann durch kleine Blutungen [durch Druck beeinflußbar], und in seltenen Fällen durch Infektionen kompliziert werden. Bei Anwendung eines geeigneten antiseptischen Verfahrens ist eine Infektion außerordentlich selten. Zu den Komplikationen, im Zusammenhang mit bildgesteuerten Aspirationsbiopsien von tiefen Läsionen, können Blutungen, Infektionen und die Verschleppung von Tumorzellen [selten] gehören, und thorakale Sonden können zu Pneumothorax, Luftembolien und subkutanem Emphysem führen.
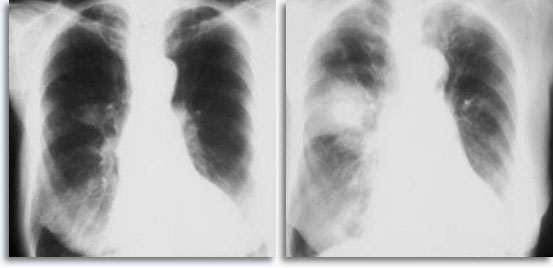
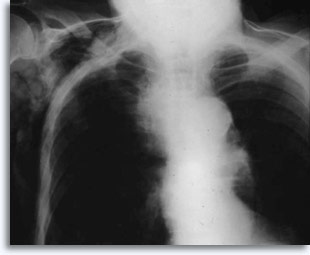
Bei transthorakalen perkutanen Lungenbiopsien wird als Referenzpunkt eine Blutung erwartet, wenn die Nadel durch die Pleura in das Lungenparenchym eingeführt wird, und sie ist in der Regel, in Röntgenbildern nach der Punktion des Thorax, als Zielortvergrößerung sichtbar.
|
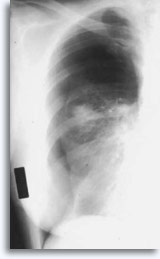
Sie wird gelegentlich mit selbstlimitierendem Bluthusten als klinischem Ausdruck der intraparenchymalen Blutung assoziiert. Ein Pneumothorax ist eine zu erwartende Begleiterscheinung der transthorakalen Aspirationsbiopsie, da die Nadel auf dem Weg zu ihrem parenchymalen Zielort die Pleura verletzt, was zu einem gewissen Grad eines Lungenkollaps führt. Es ist der symptomatische Pneumothorax, der als Komplikation betrachtet wird und in der Regel die Einführung einer Sonde in den Thorax erfordert, um eine Wiederauffaltung der Lunge zu erreichen.
 |
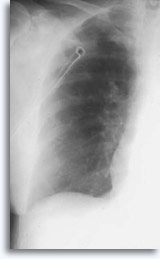 |
Zu den Faktoren, die das Auftreten eines symptomatischen Pneumothorax beeinflussen, gehören das Alter des Patienten, Größe, Position und Tiefe der Läsion, die Anzahl der Punktionen, ein Lungenemphysem, die Überwachungsintensität mit post prozeduralen Aufnahmen und die Erfahrung des Anwenders der FNA-Biopsie.
Luftembolien werden vermieden, wenn der Radiologe einen Dreiwegehahn verwendet oder sorgfältig verhindert, dass während der kurzen Zeitspanne, zwischen dem Entfernen des Führungsstabs und dem Anschließen der Spritze, Luft in die Nadel gelangt. Ein subkutanes Emphysem kann auftreten, wenn Luft durch die Weichteile eindringt und eine selbst limitierte knisternde Suffusion verursacht.
 |
Bei umfassenden Untersuchungen einer großen Anzahl von Patienten, die sich im Karolinska Institut einer Aspirationsbiopsie unterzogen, war die Verschleppung von bösartigen Zellen entlang der Nadel ein seltenes, eher anekdotisches Ereignis, das unter vielen tausend Fällen höchstens einmal auftrat und gewöhnlich mit einem hochmalignen Tumor mit vorhersehbarer, spontaner Streuung assoziiert war.
Die meisten Todesfälle basieren auf der Verwendung von Cutting-Needles-anstatt Feinnadeln und sind bei 22-G-Nadeln äußerst selten. Lungenkomplikationen basieren auf endobronchialen Blutungen, die durch Cutting-Needles verursacht wurden.
Verfahren der oberflächlichen Feinnadelaspirationsbiopsien unter direkter Visualisierung:
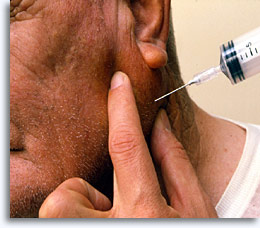
Die Feinnadelaspirationsbiopsie ist eine sichere und effiziente Methode, um Zellen aus palpablen, oberflächlichen Tumoren in Brust, Schilddrüse, Speicheldrüsen, Lymphknoten, Zysten und metastatischen Tumoren für die diagnostische zytologische Befundung, unter Verwendung einer 20-cc-Spritze, 22-G-Nadel und einem optionalen Spritzenhalter [„Pistole“] zu gewinnen.
 |
 |
Die Patientenvorbereitung ist minimal und umfasst lediglich
- die Erläuterung der Vorgehensweise, die Information über mögliche Komplikationen mit Erwähnung der Nebenwirkungen, Einschränkungen und erwarteten Ergebnisse
- die Aufnahme der Anamnese, einschließlich Allergien, Antikoagulantien-therapie oder Blutungsneigung
- die Einholung der Einverständniserklärung durch eine Unterschrift, die Berücksichtigung aller Aspekte des HIPAA-Gesetzes (Krankenversicherungs-G.) und ethischer Gesichtspunkte
- die körperliche Untersuchung des Zielbereichs, mit Anwesenheit einer Krankenschwester bei weiblichen Patienten,
- und antiseptische Maßnahmen.
Eine Lokalanästhesie ist optional.
Nach Tastung und antiseptischer Behandlung wird die Nadel in den Zielort eingeführt, der Kolben wird evakuiert, um einen negativen Druck zu erzeugen, während die Nadel fächerförmig vor-und zurückgezogen wird. Der Ausgleich wird wieder hergestellt, bevor die Nadel herausgezogen wird. Das Verfahren ist abgeschlossen, wenn eine angemessene Penetrationstiefe festgestellt wird oder wenn Material im Glaskörper der Spritze sichtbar wird. Die Spritze wird dann von der Nadel abgezogen und mit Luft gefüllt, die beim erneuten Anschließen an die Nadel als Druckkraft dient. Die Spritze kann manuell oder optional mit einem Spritzenhalter gehalten werden.
Die mithilfe der Aspiration gewonnenen Zellen werden auf Objektträger aufgebracht, indem die Nadel mit der Abschrägung nach unten mit dem Glas in Kontakt gebracht und ein Tröpfchen herausgedrückt wird. Mithilfe eines zweiten Objektträgers wird das Tröpfchen durch Oberflächenspannung zu einer kreisförmigen Monolayerschicht ausgestrichen. Die Objektträger werden durch eine schnelle Bewegung und unter Vermeidung von Verschmieren in senkrechter Richtung getrennt und unverzüglich in 95-prozentiges Ethanol eingetaucht. Lufttrocknungsartefakte müssen vermieden werden, außer bei der gezielten Lufttrocknung in Verbindung mit der Romanowsky-Färbung. Die Nadel kann dann in Kochsalzlösung oder in ThinPrep®-Lösung gespült werden. Aus festem Material kann eine Zellblock-Präparation hergestellt werden.
 |
Bei der Aspiration eines Lymphknotens können zusätzliche „Arbeitsschritte“ durchgeführt werden, um Objektträger für die Färbung mit Diff Quick sowie Proben für ein RPMI-Medium zur Durchflusszytometrie zu erhalten. Es ist ratsam dem überweisenden Arzt oder Leistungsanbieter eine Vorabdiagnose zu übermitteln und diese zu dokumentieren.
Verfahren der bildgesteuerten Feinnadelaspirationsbiopsie von tiefen Läsionen:
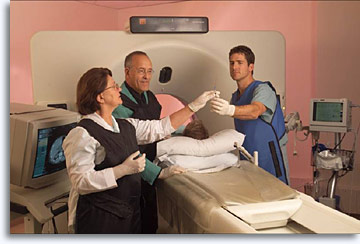
Der Zugang zu nicht palpablen, tiefe Läsionen wird ermöglicht, indem eine 22-G-Nadel über einen Trajektor,## mit Hilfe von Ultraschall, Fluoroskopie oder Computertomografie zum Zielort geführt wird. In der Regel führt ein interventioneller Radiologe die Punktion in Zusammenarbeit mit einer zytologischen Fachkraft durch, die dafür zuständig ist, die Präparateadäquanz zu bewerten, eine sofortige Diagnose zu stellen, falls dies möglich ist, und über notwendige ergänzende Verfahren zu entscheiden, um eine optimale Verarbeitung und Bewertung des Materials sicherzustellen. Die Anwesenheit eines Zytopathologen während des Entnahmeverfahrens stellt sicher, dass das Probenmaterial geeignet ist, erhöht auf statistisch signifikante Weise die diagnostische Genauigkeit, reduziert die Anzahl der „Arbeitsschritte“ und eines sekundären Pneumothorax bei Thorax-Aspiraten und ermöglicht sofortige Triageentscheidungen. Der Radiologe erklärt dem Patienten die Vorgehensweise, plant den ##Trajektoreinsatz, verabreicht das lokale Anästhetikum, positioniert die Nadel, entnimmt die Probe und sorgt bei Komplikationen für eine Therapie. Der Radiologe profitiert, weil eine optimale Probenentnahme und entsprechende Verarbeitung gewährleistet ist. Für den Zytopathologen ist es von Vorteil, weil er/sie dadurch ein besseres Verständnis des klinischen Problems und der anatomischen Verhältnisse der Läsion gewinnt, die einer FNA-Biopsie unterzogen wird. Der Chirurg wiederum kann die operative Vorgehensweise planen und die Zeit für OP-Belegungen und Verwaltungsarbeiten besser einteilen. Und der Patient profitiert von diesem Konzept der Teamzusammenarbeit.
 |
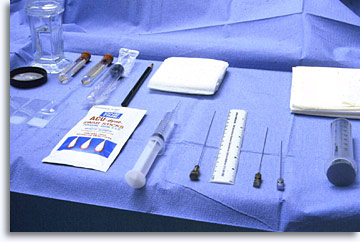
Folgende Materialien und Reagenzien, müssen auf einem Tablett, das für die Feinnadelaspirationsbiopsie hergerichtet wird, vorhanden sein: antiseptische Lösung, 1-prozentiges Xylokain mit Injektionsspritzen/-nadeln, 20-cc-Spritzen, flexible 22-G-Spinalnadeln mit Führungsstab, wahlweise ein Spritzenhalter, sterile Gazetupfer, Objektträger, 95-prozentiges Ethanol, physiologische Kochsalzlösung, sterile leere Reagenzgläser mit Verschlusskappen, mehrere Fläschchen ThinPrep® – Lösung, eine Flasche mit 10-prozentigem Formalin.
 |
Nachdem er die oben beschriebene Vorgehensweise, zur Gewinnung von Aspiraten unter direkter Visualisierung aus palpablen Läsionen erläutert und auch die Einverständniserklärung eingeholt hat, ermittelt der Radiologie die Position der Läsion und plant mithilfe der ausgewählten Bildgebungsmodalität den ##Trajektoreinsatz. Zur Gewinnung von Aspiraten aus der Schilddrüse ist Ultraschall die bevorzugte Methode, um die Nadel im Echtzeit-Verfahren zu steuern und die Nadelspitze im Zielort zu positionieren. Ein Standfoto kann angefertigt werden, um zu sicherstellen, dass die Nadelspitze in Position ist.
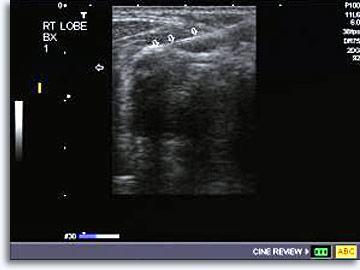 |
Bei Läsionen der Lunge und abdominalen Läsionen wird häufig die Computertomografie zur präzisen und hervorragenden Steuerung der Nadel und Dokumentation des zellulären Ursprungsortes am ermittelten Zielort verwendet.
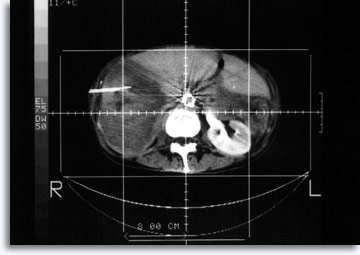 |
Die Fluoroskopie ist die am seltensten verwendete Modalität bei Läsionen der Lunge, da die Fortschritte in der CT-Bildgebung und die Schnelligkeit der Bildgenerierung, die Effizienz der Feinnadelaspiration gefördert haben. Eine konventionelle Fluoroskopie-geführte Feinnadelaspirationsbiopsie, mit der Nadel im Zielort, ist nachfolgend dargestellt:
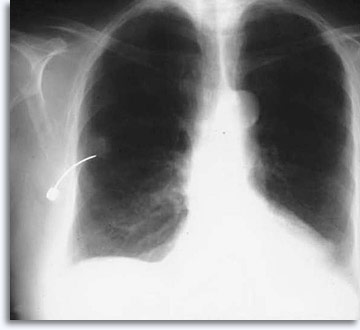 |
Nach den Bildaufnahmen zur Positionsbestimmung [Baseline-Aufnahmen] wird der Patient mit einem Antiseptikum keimfrei gemacht und mit Tüchern abgedeckt, um ein steriles Feld zu erzeugen. Nach der Verabreichung eines lokalen Anästhetikums wird die flexible 22-G-Spinalnadel mit aufgesetztem Führungsstab bis zu einer vorab geschätzten Tiefe durch die Haut in die Läsion eingeführt [Läsionen in Thorax und Abdomen], oder die auf eine 20-cc-Spritze aufgesetzte 22-G-Nadel wird unter Ultraschallkontrolle im Zielort positioniert. Die Nadelspitze wird kontrolliert. Falls ein Führungsstab verwendet wurde, wird er jetzt entfernt. Die Spritze wird an die Nadel angeschlossen, und der Kolben wird evakuiert, während die Nadel mehrere Male in verschiedenen Richtungen auf und ab bewegt wird. Nach erfolgtem Druckausgleich wird die Nadel wieder herausgezogen. Sie wird dann von der Spritze abgenommen und in die Spritze wird Luft eingeführt. Danach wird die Spritze wieder an der Nadel befestigt. Material wird aus der Nadel auf Objektträger herausgedrückt, verteilt und dann sofort in 95-prozentiges Ethanol eingetaucht. Die Nadel wird anschließend in Kochsalzlösung, ThinPrep®-Lösung oder in RPMI-Lösung gespült. Bei Läsionen in Thorax/Abdomen und Lymphknoten wird der Patient noch dabehalten, während die Objektträger unverzüglich eingefärbt und im Hinblick auf Eignung, Triage und Diagnose interpretiert werden. Bei der Schilddrüse werden in der Regel drei „Arbeitsschritte“ pro Zielort vorgenommen, wobei das Material nach Abschluss des Ultraschallverfahrens eingefärbt und ausgewertet wird.
 |
Gewebeproben, die mit Hilfe der Feinnadelaspirationsbiopsie gewonnen werden können:
Eine Materialentnahme mit einer 22-G-Nadel ist grundsätzlich an jeder Körperstelle möglich, selbst am Gehirn, im Augenbereich, an Hoden und Penis. Die Vorgehensweise wird der jeweiligen Körperstelle angepasst, die Methode selbst ist jedoch immer gleich. Mit der nahezu für jeden Tumor durchführbaren Feinnadelaspirationsbiopsie kann Zellmaterial gewonnen werden, das die histoarchitektonischen Muster reflektiert, die als Karzinom, Sarkom, Lymphom, Melanom und undifferenziertes Malignom klassifiziert werden können.
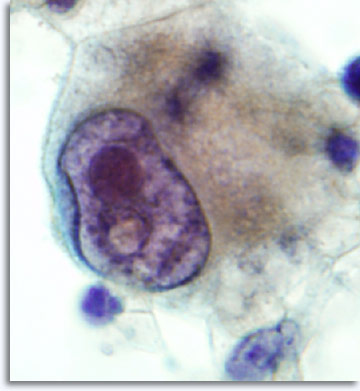
|
Wenn die Beurteilung der Zellmuster nicht sofort eine konkrete Diagnose und Kategorisierung ermöglicht, können ergänzende Verfahren, wie z. B. die Immunzytochemie, molekulare Informationen liefern, die die Klassifizierung unterstützen. Bei entzündlichen Prozessen ist die Isolierung bestimmter ätiologischer Infektionsstoffe möglich, die mithilfe der Papanicolaou-Färbung, der Giemsa-Färbung für Bakterien und der AFB-Färbung (Acid Fast Bacilli Stain) für säurefeste Stäbchenbakterien sowie der PAS- und GMS-Färbung (Gomori Methenamine Silver Stain) für Pilzorganismen nachgewiesen werden können.
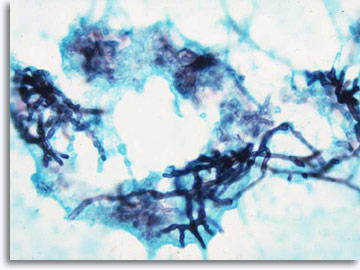
|
Die Präparatedarstellung kann leicht variieren, je nachdem, ob die Zellen direkt auf Objektträger aufgebracht oder mit der ThinPrep® – Dünnschichtmethode verarbeitet werden. Die direkten Abstriche enthalten im Hintergrund Zelltrümmer und Blutzellen, die Kerne von bösartigen Zellen erscheinen in der Regel stärker hyperchromatisch und dichter. Mithilfe von ThinPrep wird der zelluläre Zusammenhalt konserviert, die Blutzellen im Hintergrund werden lysiert, und die Kerne bösartiger Zellen erscheinen möglicherweise weniger dicht und hypochromatisch. Eine Ausnahme ist möglicherweise das Kriterium der milchglasartigen Kerneinschlüsse beim papillären Schilddrüsenkarzinom, bei dem sich die Darstellung der optischen Veränderungen des Zellkerns, in der herkömmlichen und der Dünnschichtpräparation, entsprechen.
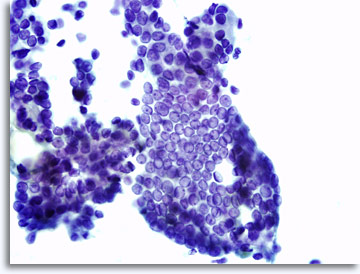 |
Direkter Abstrich
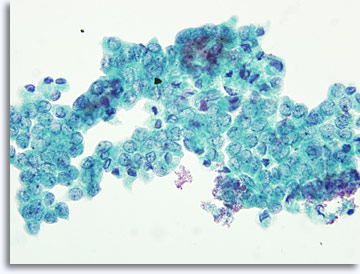 |
ThinPrep®
Der Begriff der Präparateadäquanz wird, von der American Society of Cytopathology und der Papanicolaou Society, mithilfe von FNA-Richtlinien für bestimmte Organgebiete festgelegt. FNA-Richtlinien für die Brust werden gegenwärtig von der American Society of Cytopathology ausgearbeitet, während die Papanicolaou Society bereits organspezifische Richtlinien für Schilddrüse und Lunge bereitgestellt hat. Ohne definitive Standardisierung ist die Präparateadäquanz einer gewissen Subjektivität unterworfen und variiert je nach Erfahrungsgrad des Anwenders. Die Hologic Corporation sammelt Erfahrungsdaten, die Aufschluss darüber geben können, wodurch sich geeignete Proben auszeichnen, die mithilfe der Dünnschichtmethode gewonnen und verarbeitet werden. Hologic führt Beispiele für eine ungenügende Eignung an, z. B. wenn der Zysteninhalt nur Blutzellen, Fibrin und kein Epithel senthält, nur Entzündungszellen oder nur Schilddrüsenkolloid ohne Zellen vorhanden sind. Eine schnelle Beurteilung zeitnah zur Durchführung der FNA-Biopsie, würde eine sofortige Bewertung der Adäquanz ermöglichen, und die klinische Handhabung beschleunigen, wenn eine definitive Diagnose gestellt werden kann.
Finanzielle Aspekte
Bei einem Kostenvergleich der Feinnadelaspirationsbiopsie mit der herkömmlichen Biopsie liegen die sofortigen enormen Einsparungen auf der Hand, insbesondere bei ambulanter Durchführung der Feinnadelaspirationsbiopsie. Eine wirksame Kosteneindämmung bei der Bereitstellung von Gesundheitsmaßnahmen hängt von der Produktivität ab, und hier bietet die Feinn adelaspiration klare Vorteile. Die Gewinnung von Zellen durch ein relativ kostengünstiges Verfahren, das keinen Krankenhausaufenthalt erfordert und für Patienten einen nicht-operativen Therapieplan ermöglicht, der auch eine gezielte Therapie umfasst, bietet in einem überlasteten Gesundheitsversorgungssystem nicht nur einen finanziellen Vorteil, sondern auch einen direkteren Behandlungszugang. Aus der Krankenhausperspektive können OP-Ressourcen effizienter genutzt werden, weil mehr Kapazitäten für Nicht-Biopsie-Eingriffe zur Verfügung stehen, die anderenfalls aufgeschoben, weiter verwiesen oder in einigen Fällen nie durchgeführt würden. In öffentlichen Krankenhäusern mit begrenzter Belegungskapazität bedeutet die Nichtbelegung von Betten durch Biopsiepatienten mehr Bettenkapazitäten für Patienten, für die ein Krankenhausaufenthalt klinisch notwendig ist. Die Feinnadelaspirationsbiopsie entlastet Chirurgen, Anästhesisten, Pflegekräfte, histologisch-technische Assistenten und Pathologen, sodass sie sich auf die therapeutischen und analytischen Aufgaben nach der Biopsie konzentrieren können. Die Verminderung der Arbeitsbelastung von Fachkräften kann dazu führen, dass die Personaldichte niedrig gehalten werden kann, ohne Abstriche an der Qualität der Patientenbetreuung zu machen.
Medicare und andere Leistungsträger erstatten die Kosten für die professionellen und technischen Komponenten bei der Durchführung der Feinnadelaspiration, die sofortige Bewertung der Präparateadäquanz und Diagnose, die Beurteilung des Aspirats, die Untersuchung zusätzlicher Präparationen wie ThinPrep®-Aufbereitung und Zellblöcke und eine bestimmte Anzahl von Markern für die Immunzytochemie und Durchflusszytometrie. Wenn bei der Feinnadelaspirationsbiopsie mehrere „Arbeitsschritte“ an einer Stelle erforderlich sind, wie z. B. beim unilateralen Schilddrüsenknoten, werden diese in einer Einzelgebühr abgerechnet. Dagegen erfolgt bei der Feinnadelaspirationsbiopsie mit mehreren Zugangsstellen, wie z. B. bei bilateralen Schilddrüsenknoten, die Abrechnung nach der Anzahl der jeweiligen Zugangsstellen. Nachstehend sind die CPT-Codes für die Rechnungsstellung aufgeführt: CTP-Codes können in der deutschen Übersetzuing gestrichen warden, da diese für Deutschland nicht zutreffen
| CPT Code | Beschreibung |
| 10021 | Feinnadelaspiration ohne Bildführung |
| 88172 | Feinnadelaspiration – Sofortige Bewertung der Eignung |
| 88173 | Feinnadelaspiration – Deutung und Bericht |
| 88305 | Zellblock |
| 88173 | ThinPrep, Cytospin |
| 88180 | Durchflusszytometrie |
| 87070 | Routinekultur |
| 88305 | Kernbiopsie |
| 87102 | Kultur von säurefesten Stäbchenbakterien |
| 87116 | Kultur von Pilzen |
| 88342 | Immunzytochemie |
| 88312 | Spezialfärbungen |
Schlussbemerkungen:
Wir befinden uns in der privilegierten Situation, Zytopathologie in einer modernen Ära der medizinischen Erfolge praktizieren zu können, die eine Verbindung zwischen Zellmorphologie und Mikroanatomie, Molekulardiagnostik und klinischer Handhabung auf höchstem Qualitätsniveau schafft. Die Zytologie ist nach wie vor eine treibende Kraft auf dem Gebiet der Früherkennung und Diagnostik, Klassifizierung und Ergebnisverbesserung von Krebserkrankungen. Die Feinnadelaspirationsbiopsie ist ein hervorragendes Instrument, das die Gewinnung von Diagnoseinformationen auf sichere, minimal-invasive, sofortige, genaue, Kosten dämmende, gewebeäquivalente und komplikationsarme Weise ermöglicht, und dies bei umfassender Patientenzufriedenheit. Sie ergänzt die radiografische Bildgebung bei der Untersuchung des menschlichen Körpers und die Forschung auf dem Gebiet der Molekulardiagnostik, Genetik und gezielten Therapie. Ihre Kombination mit der Dünnschichtzytologie verspricht eine noch größere Vielfalt und Genauigkeit.
