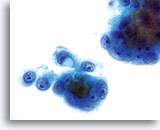
PLATTENEPITHELKARZINOM
PLATTENEPITHELKARZINOM
R. Marshall Austin, MD, PhD
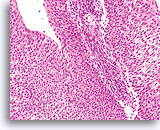
Das Plattenepithelkarzinom ist das häufigste Malignom der Zervix. Obwohl das Bethesda-System keine Subklassifizierung verlangt, ist es üblich, diese Tumoren in verhornende und nichtverhornende Formen einzuteilen.
Bevor man die spezifischen Merkmale jedes Typs diskutiert, können allgemeine Feststellungen getroffen werden. Die Zellen verhornender und nichtverhornender Plattenepithelkarzinome sind meist größer als Zellen eines Carcinoma in situ und zeigen ausgeprägtere plattenepitheliale Merkmale. Es sind die zytoplasmatischen Eigenschaften, welche es in erster Linie dem Zytologen erlauben, die Läsionen in verhornende und nichtverhornende Typen zu unterscheiden, während die Kernmorphologie die Diagnose der Malignität untermauert. Der konventionelle Pap-Test weist manchmal Lufttrocknungs- und Ausstrichartefakte auf, welche diese Krebszellen deformieren und damit eine verlässliche Diagnose verhindern können. Das gilt auch für übermäßige Blutbeimengungen, welche die luftgetrockneten Artefakte präcipitieren und die Zellen überlagern. Der ThinPrep® Pap Test erlaubt die optimale Präsentation dieser pleomorphen Veränderungen ohne Verzerrungen und vermeidet durch partielle Hämolyse Überlagerungen.
Die Kriterien für Plattenepithelkarzinome im ThinPrep® Pap Test sind die Folgenden:
| GROSSZELLIG NICHT- VERHORNENDES PLATTENEPITHEL- KARZINOM | VERHORNENDES PLATTENEPITHEL- KARZINOM | KLEINZELLIGES PLATTENEPITHEL- KARZINOM | |
| Zelltyp | Nichtverhornende Plattenepithelien | Verhornende und wenige nichtverhornende Plattenepithelien | Undifferenzierte Plattenepithelien |
| Gewebebild | Hauptsächlich Synzytien, vereinzelt Einzelzellen | Hauptsächlich Einzelzellen mit wenigen Zellverbänden | Einzelzellen, Zellverbänden und Synzytien |
| Zytoplasmatisches Bild | Vakuolisiert, zyanophil | Dicht, keratinisiert | Zart, spärlich, zyanophil |
| Kernmembran | Prominente Unregelmäßigkeiten | Unregelmäßigkeiten | Zarte bis leicht unregelmäßige Kernmembranen |
| Chromatin | Grob und unregelmäig verteilt, mit deutlichen Parachromatinaufhellungen | Pyknotisch, hyperchromatisch, pleomorph | Grob und im allgemeinen gleichmäßig verteilt, hyperchromatisch |
| Nukleoli | Prominente Makronukleoli | Gelegentlich Makronukleoli | +/- auffällige Nukleoli |
| Tumordiathese/ Nekrose | +/- | +/- | +/- |
GROSSZELLIG NICHTVERHORNENDES PLATTENEPITHELKARZINOM
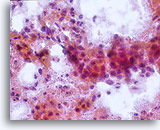
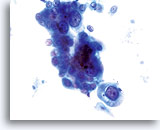
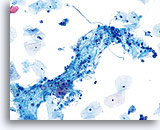
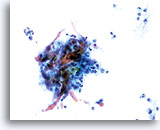
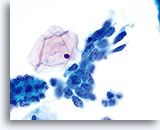
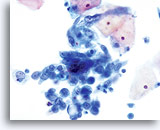
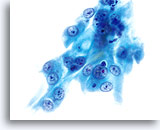
Dies ist die häufigste Form des Zervixkarzinoms. Die Zellen sind meist mittelgroß bis groß und liegen überwiegend in Zellgruppen oder synzytialen Verbänden vor. Das Zytoplasma nichtverhornender Plattenepithelkarzinome färbt sich im Allgemeinen cyanophil an und erscheint dicht und leicht vakuolisiert. Diese Vakuolisierung des Zytoplasmas mag den Zytologen eine glanduläre Läsion in Erwägung ziehen lassen, aber die zellulären Kriterien sollten Sie wieder in Richtung einer plattenepithelialen Läsion zurückbringen. Die Zellverbände nichtverhornender Plattenepithelkarzinome zeigen sich als flachere Sheets mit weniger klaren Zellgrenzen innerhalb des Verbandes als bei Adenokarzinomen und ihnen fehlen die echten drüsigen Merkmale wie Rosettenbildung/Aziniformation, abgerundete Randkonturen, zylindrische Differenzierung oder Elongation der Zellkerne und Kerndrängeln.
Die Kerne sind vergrößert mit einer Kern-Plasma-Relation, die eher jener einer mäßigen Dysplasie als eines Cis entspricht. Die klassischen malignen Kerneigenschaften ordnen diese Läsionen als Karzinom und nicht als plattenepitheliale intraepitheliale Läsion ein. Das Chromatinmuster ist recht variabel, meist grobkörnig und unregelmäßig verteilt, mit ausgeprägter parachromatischer Aufhellung. Die Kernmembran ist extrem unregelmäßig und gewöhnlich findet man große unregelmäßig konturierte Nukleoli. Diese Merkmale bestätigen die Diagnose einer malignen Läsion.
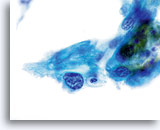
Tumordiathese ist ein wesentliches Charakteristikum invasiver Karzinome. Insgesamt weisen 50-80% aller invasiven Karzinome im konventionellen Pap-Abstrich eine Tumordiathese auf. Die Häufigkeit einer Tumordiathese ist bei Proben, die mit dem ThinPrep® Pap Test entnommen wurden, ähnlich hoch; allerdings ist das typische Abstrichmuster von Tumordiathese/Nekrose, wie es auf dem konventionellen Pap-Abstrich gesehen wird, verändert. Beim ThinPrep® Pap Test tendiert die Tumordiathese dazu, zu kondensieren. Sie besteht aus einem “dreckig” wirkenden Niederschlag mit Blut, Fibrin, Proteinfilamenten, Gewebsnekrose und zellulärem Niederschlag mit ausgefranstem Rand. Das Material kann auch an epithelialen Zellverbänden kleben.
Die wesentlichen „Differentialdiagnosen“ für Tumordiathese auf dem ThinPrep® Pap Test sind Zytolyse, Infektion und Atrophie. Alle diese Bilder zeigen einen schmutzig oder „dreckig“ wirkenden Hintergrund. Beim Screenen wird Ihnen das epitheliale Material helfen, die Ursache des Hintergrunds zu bestimmen. Wie in jeder Situation sollte der Zytologe seine Diagnose nicht auf ein Kriterium alleine stützen. Falls ein „dreckig“ wirkender Hintergrund die einzige Auffälligkeit ist, sollte daraus keine definitive Diagnose abgeleitet werden, selbst wenn es sich um eine echte Tumordiathese handelt. Es sind die morphologischen Malignitätskriterien im Kern der Epithelzelle, die den Schlüssel zur definitiven Diagnose darstellen.
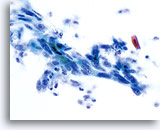
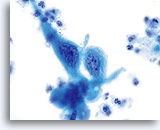
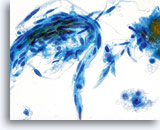
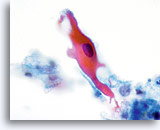
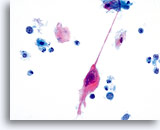
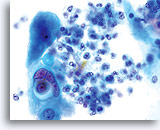
Das verhornende Plattenepithelkarzinom weist, anders als sein nichtverhornendes Pendant, hochgradig keratinisierte Plattenepithelzellen auf. Diese Zellen variieren erheblich in Größe und Form und neigen zur Einzellagerung mit wenigen kleinen Zellverbänden oder synzytialen Verbänden.
Plattenepithelzellen mit bizarren Formen – spindelförmig, kaulquappenförmig etc. ergeben im ThinPrep® Pap Test ein charakteristisches Bild. Die Veränderungen können verlässlich als echte Pleomorphismen von Ausstrichartefakten unterschieden werden. Die extreme Zell- zu Zellvariabilität von Größe und noch wichtiger, von Form, unterscheidet verhornende Plattenepithelkarzinome von verhornenden Dysplasien. Eine ähnliche Vielfalt an Größe und Form besitzen auch die Zellkerne. Sie weisen eine ausgeprägte Hyperchromasie auf, sogenannte „Tintenkleckse“, und können gelegentlich, aufgrund der übermäßigen Verhornung, als so genannte„Geisterzellen“ erscheinen. Ebenfalls durch die starke Keratinisierung bedingt, können sich verhornte Ausläufer des Zytoplasmas aus dem Zellkörper ausstülpen. Diese Eigenschaft trägt zum pleomorphen Erscheinungsbild bei und hilft, Plattenepithelkarzinome von atypischen Parakeratosen und verhornenden LSIL zu unterscheiden.
KLEINZELLIGES PLATTENEPITHELKARZINOM
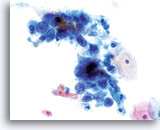
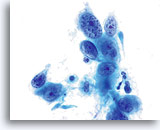
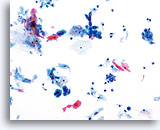
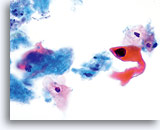
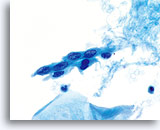
Das kleinzellige (Plattenepithel-) Karzinom kann ebenfalls mit Hilfe des ThinPrep Pap Tests diagnostiziert werden. Diese Läsionen bestehen aus kleinen, wenig differenzierten Epithelzellen, die auf den ersten Blick relativ gleichförmig erscheinen mögen. Ein wichtiges Merkmal, welches die Atypie dieser Zellen unterstreicht, ist die hohe Kern-Plasma-Relation. Sie haben ein spärliches, zerbrechlich erscheinendes Zytoplasma und können sogar als einzelne und in Gruppen gelagerte Nacktkerne vorkommen. Die synzytialen Verbände können Zellgruppen drüsigen Ursprungs imitieren aber ihnen fehlt die Abrundung und die Dreidimensionalität, die typisch für das Adenokarzinom sind.
Die Kerne sind klein und variieren geringfügig in der Größe während die Kernmembran ziemlich glatt ist. Das Chromatinmuster ist oft grobkörnig, aber eher gleichmäßig und hyperchromatisch. Dank des schnellen Fixierungsverfahrens des ThinPrep® PapTests können Nukleoli zur Darstellung kommen.
LOOK-ALIKES / DIFFERENTIALDIAGNOSEN
Das verhornende Plattenepithelkarzinom bietet weniger differentialdiagnostische Probleme als das nichtverhornende. Hochgradig keratinisierende Dysplasien mögen im ThinPrep® Pap Test ebenso wie in konventionellen Pap-Abstrichen ein Karzinom vortäuschen. Eine vorsichtige Interpretation dieser Differentialdiagnose empfiehlt sich. Deshalb beschäftigen wir uns bei der Beschreibung von „Look-Alikes“ mit dem nichtverhornenden Plattenepithelkarzinom, welches gelegentlich eine weit größere diagnostische Herausforderung darstellt und für das es viele Differentialdiagnosen gibt.
| Nichtverhornendes Plattenepithelkarzinom | Regeneration | Adenokarzinom | |
| Präsentation | Synzytiale Sheets mit Dreidimensionalität im Zentrum der Gruppe und flachen Zellen im Randbereich, Zellverbände und wenige Einzelzellen | Flache Sheets | Dreidimensionale Zellverbände, Einzelzellen |
| Zelltyp | Plattenepithel | Endozervikale/ metaplastische Zellen | Drüsenzellen |
| Zytoplasma | Dicht, manchmal vakuolisiert
Unregelmäßige, polygonale Zellformen Flach an den Rändern der Gruppen mit geringer Dreidimensionalität im Zentrum |
Dünn, vakuolisiert
Gewebekultur- aspekt Flach, ausgezogen |
Diskrete Vakuolen
Distinkte, prominente Zellgrenzen der Zellverbände Abgerundet |
| Kern | Unregelmäßig, scharfkantig | Regelmäßig, zarte Membranen | Unregelmäßig, wellenförmige Membranen |
| Chromatin | Verklumpt, ungleichmäßig verteilt, parachromatische Aufhellungen | Gleichmäßig, hypochromatisch | Fein- bis grobgranulär, gleichmäßig verteilt, hypo- bis hyperchromatisch |
| Kern | Gelegentlich Makronukleoli
Unregelmäßig, einzeln der multipel |
Prominent und in fast jeder Zelle vorhanden
Klein, gleichmäßig, manchmal multipel |
Prominente Makronukleoli
Groß, rund |
Es wird Fälle geben, in denen aufgrund des geringen Differenzierungsgrads einer Läsion der Epitheltyp nicht spezifiziert werden kann. Diese Situation ist beim konventionellen Pap-Abstrich und beim ThinPrep® PapTest die gleiche. Wenn Sie jedoch den oben empfohlenen Kriterien folgen, werden Sie eher in der Lage sein, eine korrekte Diagnose zu stellen.
- Guidos, BJ et al: Use of the ThinPrep Pap Test in clinical practice. Diagnostic Cytopathology 1999;20:70-73 (Supplement to Ob.Gyn. News)
- Clark, S et al: Invasive Squamous Cell Carcinoma in ThinPrep Specimens: Diagnostic Clues in the Cellular Pattern. Acta Cytologica 2000; 44:861 (Poster Presentation)
- Inhorn, SL et al: Validation of the ThinPrep Papanicolaou Test for Cervical Cancer Diagnosis. J. of Lower Genital Tract 1998; 2:208-212
- Hutchinson, ML, et al: Evaluation of Conventional versus ThinPrep Cervical Smears in a Population-Based Study of 10,000 Women in Costa Rica. Acta Cytologica 1995; 39:969